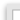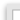| 結構式 |
|
|
Tresiba(Insulin degludec針劑)是⼀種⻑效型基礎⼈類胰島素類似物,⽤於⽪下注射。Insulin degludec的⽣產流程包括在酵⺟菌(Saccharomyces cerevisiae)中以重組去氧核醣核酸(DNA)表現,接著進⾏化學修飾。
|
| UpToDate |
UpToDate 連結
|
| 藥理作用 |
|
胰島素(包括Tresiba)的主要活性為調節葡萄糖代謝。胰島素及其類似物會刺激周邊葡萄糖吸收( 尤其是骨骼肌及脂肪)及抑制肝臟葡萄糖⽣成⽽降低⾎糖。胰島素也會抑制脂肪⽔解和蛋⽩質⽔ 解,並促進蛋⽩質合成。Tresiba注射到⽪下組織後會形成多六聚體,產⽣⽪下insulin degludec 團。
Tresiba持久的時間作⽤特性,主要是由於insulin degludec從⽪下組織吸收進入全⾝循環的時間有延遲,較少⼀部分是由於insulin degludec會與循環⽩蛋⽩結合。
|
| 適應症 |
|
適用於治療一歲以上糖尿病患者,以改善血糖控制。
|
| 用法用量 |
|
注射Tresiba到⼤腿、上臂或腹部的⽪下
。同⼀區域內每次都輪流注射於不同部位,以降低脂肪代謝障礙和局部⽪膚類澱粉沉積症的風險。請勿注射⾄脂肪代謝障礙或局部⽪膚類澱粉沉積症的部位。每⽀ Tresiba U-100 注射筆含有 300單位的 Tresiba U-100,注射劑量以「單位」計算,每次注射請勿超過 80 單位。
•使⽤Tresiba U-100 FlexTouch注射筆時,請勿進⾏劑量換算。
Tresiba U-100 FlexTouch注射筆的劑量顯⽰視窗會顯⽰將給予的胰島素單位數,不需進⾏換算。
對於成⼈病⼈,每天1次,在⼀天中的任意時間注射Tresiba到⽪下。對於兒童病⼈,每天1次,在⼀天中的同⼀時間注射Tresiba到⽪下。根據病⼈個⼈的代謝需求、⾎糖監測結果及⾎糖控制⽬標設計並調整Tresiba的劑量。建議每次增加劑量應間隔3⾄4天。
⽤於不曾接受胰島素治療病⼈的起始劑量
第1型糖尿病:
在不曾接受胰島素治療的第1型糖尿病病⼈中,建議的Tresiba起始劑量約為每⽇胰島素總劑量的1/3⾄1/2。其餘的每⽇胰島素總劑量則應投予短效型胰島素,並於每⽇三餐間分次投予。⼀般情況下,在不曾接受胰島素治療的第1型糖尿病病⼈中,可使⽤每公⽄體重0.2⾄0.4單位胰島素來計算初始治療的每⽇胰島素總劑量。
第2型糖尿病:
在不曾接受胰島素治療的第2型糖尿病病⼈中,建議的Tresiba起始劑量為10單位每天1次。
⽤於已接受胰島素治療病⼈的起始劑量
第1型糖尿病與第2型糖尿病的成⼈病⼈:
以和⻑效型或中效型胰島素每⽇總劑量相同的劑量單位數開始Tresiba治療。
第1型糖尿病與第2型糖尿病的兒童病⼈(⼀歲以上):
以和⻑效型或中效型胰島素每⽇總劑量80%的劑量單位數開始Tresiba治療,以減少低⾎糖風險。
|
| 藥動力學 |
|
吸收
在第1型糖尿病病⼈中,0.4 U/kg Tresiba®每天1次⽪下給藥8天後,達到最⼤insulin degludec濃度(4472 pmol/L)的時間中位數為9⼩時(tmax)。第1劑Tresiba後,開始出現的時間中位數約為1⼩時。
分佈
在⼈體⾎漿中,Insulin degludec對⾎清⽩蛋⽩的親合⼒達到> 99%的⾎漿蛋⽩質結合率。體外蛋⽩質結合試驗的結果證實,Insulin degludec與其他蛋⽩質結合藥物間並無臨床相關的交互作⽤。
清除
⽪下投藥後的半衰期主要是透過從⽪下組織吸收的速率判定。平均⽽⾔,穩定狀態下的半衰期(不考慮劑量)約為25⼩時。Tresiba的分解與⼈類胰島素的分解類似;形成的所有代謝產物均無活性。投予
0.4 Units/kg 的單劑⽪下劑量後,Insulin degludec的平均清除率(mean apparent clearance)為0.03 L/kg (在70 kg病⼈中為2.1 L/h)。
|
| 副作用 |
|
|
⿐咽炎、上呼吸道感染、頭痛、⿐竇炎、腸胃炎、低血糖。
|
| 禁忌 |
|
Tresiba禁⽤於:
1. 低⾎糖發作時。
2. 對Tresiba或其任⼀種賦形劑過敏的病⼈。
使⽤限制:
• 不建議⽤於治療糖尿病酮酸中毒。
• 不建議⽤於需要Tresiba ⼩於5個單位的兒童病⼈。
|
| 給付規定 |
|
使用條件:(105/5/1)
(1) 原則上第二型糖尿病治療應優先使用metformin,或考慮早期開始使用胰島素。除有過敏、禁忌症、不能耐受或仍無法理想控制血糖的情形下,可使用其他類口服降血糖藥物。
(2) TZD製劑、DPP-4抑制劑、SGLT-2抑制劑、以及含該3類成分之複方製劑,限用於已接受過最大耐受劑量的metformin仍無法理想控制血糖之第二型糖尿病病人,且SGLT-2抑制劑與DPP-4抑制劑及其複方製劑宜二種擇一種使用。
(3) 第二型糖尿病病人倘於使用三種口服降血糖藥物治療仍無法理想控制血糖者,宜考慮給予胰島素治療。
(4) 特約醫療院所應加強衛教第二型糖尿病病人,鼓勵健康生活型態的飲食和運動,如控制肥胖、限制熱量攝取等措施。
(5) 第二型糖尿病病人使用之口服降血糖藥物成分,以最多四種(含四種)為限。
備註:本規定生效前已使用超過四種口服降血糖藥物成分之病人,得繼續使用原藥物至醫師更新其處方內容。
|
| 注意事項 |
|
胰島素療程改變時的⾼⾎糖或低⾎糖
胰島素療法變更 (例如:胰島素劑量強度、製造商、類型、注射部位或給藥⽅式) 可能會影響⾎糖控制,並且容易發⽣低⾎糖或⾼⾎糖。曾有報告顯⽰,將胰島素重複注射⾄脂肪代謝障礙或局部⽪膚類澱粉沉積症的部位,會引起⾼⾎糖;⽽突然改變注射部位 (注射在未受影響的部位) 會引起低⾎糖。
對病⼈的胰島素療法進⾏任何變更時,請密切監督並增加⾎糖監測頻率。若病⼈曾將胰島素重複注射⾄脂肪代謝障礙或局部⽪膚類澱粉沉積症的部位,請建議病⼈改變注射部位 (注射在未受影響的部位),並密切監測是否發⽣低⾎糖。對於第2型糖尿病病⼈,可能需要調整併⽤的⼝服抗糖尿病治療。從其他胰島素治療轉換為 Tresiba治療時,請遵循⽤藥建議。
|
| 過量處理 |
|
相對於食物攝取、能量消耗或兩者⽽使⽤過量胰島素時,可能導致重度並且有時為⻑期且危及⽣命的低⾎糖和低⾎鉀症。
輕度低⾎糖發作通常可以⼝服葡萄糖治療。可能需要調整藥物劑量、⽤餐型態或運動習慣。較為重度的低⾎糖發作併發昏迷、癲癇或神經損傷時,可以肌⾁/⽪下注射升糖素或靜脈輸注葡萄糖濃縮液治療。低⾎糖達到顯著臨床恢復後,可能需要繼續觀察,以及額外攝取碳⽔化合物避免低⾎糖復發。低⾎鉀症必須妥善矯治。
|
| 藥品保存方式 |
|
未使⽤的Tresiba應儲存於2°C⾄8°C間。
開封後30℃下可用8週。
|